基本方針
現在のわが国の医療レベルに基づいて質の高い医療を実践する。
肺癌など治療ガイドラインが示されている疾患にはガイドラインに沿って標準的な医療をおこなう。
肺癌診療ガイドライン(日本肺癌学会のページへ。新規ウィンドウで開きます)
地域の医療、保険、福祉機関と連携して、必要なときに必要な医療サービスを提供出来るように努め、地域の病院としての責任を果たす。
沿革
島田市立総合医療センター 呼吸器科は昭和56年に和田洋巳初代部長(のち京都大学呼吸器外科学教授、現在は名誉教授)によって開設されました。開設当初は和田部長の他、神頭 徹(元天理よろず相談所病院部長)、乾 健二(元横浜市立大学医療センター教授)の三人で、多くの内科疾患の患者さんも診ながら積極的な外科治療を行いました。その後責任者は、カレッド・レシャード(現在島田市内で医院開業、老人保健施設主宰、アフガニスタン支援NGO団体“カレーズの会”理事長)、高嶋義光を経て小林に引き継がれています。
対象疾患
呼吸器外科診療で対象とするおもな疾患は
肺癌、自然気胸、良性肺腫瘍、感染性肺疾患(肺化膿症、肺真菌症、肺結核)などの肺疾患。縦隔腫瘍、重症筋無力症などの縦隔疾患。胸壁腫瘍、膿胸などの胸膜、胸壁疾患、横隔膜ヘルニア、横隔膜弛緩症などの横隔膜疾患などです。手術対象となる疾患で最も多いのは肺癌。次いで自然気胸です。
当院での肺手術について
胸腔鏡手術を行っています。小さな創を2~3ヶ所ほど開けて、そのひとつからカメラで胸腔内を見ながら行う手術です。
胸腔鏡手術は開胸術と比べて、切開する筋肉や組織が少なくてすみます(胸郭に対する侵襲が小さい)。このため、
- 創が小さい。美容的に有利なだけではなく、呼吸運動への手術の影響を少なくできます。
- 痛みが少ない。
- 出血や浸出液が少なく、術後に留置する管(ドレーン)の留置期間が短くできる。
などの利点があります。
当院では1993(平成5)年頃から胸腔鏡手術を導入しました。当初は自然気胸や肺・胸膜生検を主な対象としていました。2001(平成13)年頃から肺癌などの肺葉切除や一部縦隔腫瘍手術にも胸腔鏡手術を行うようになり、現在ではほぼ全ての患者さんが胸腔鏡手術を受けられています。
このように創に関して、患者さんの負担を小さくする工夫(低侵襲化)が進められてきましたが、切除する肺の大きさに関しても低侵襲化が進められてきています。
右肺は3つ、左肺は2つの肺葉に分けられますが、この肺葉の単位で切除することを肺葉切除術といいます。右肺はさらに10こ、左肺は8この区域に分けられますが、この区域の単位で切除することを区域切除術といい、区域よりさらに小さく肺を切除することを部分切除術といいます。切除する肺の量が小さいほど呼吸機能は温存できますが、腫瘍が切離断端から近くなることにより、がんの再発率が上がってしまうことが懸念されていました。
従来、肺癌に対する標準術式は肺葉切除術でしたが、2022(令和4)年に小型肺癌に対して、区域切除術が肺葉切除術と比べて、術後の生存割合が同等以上であることが示されました。つまり区域切除術は、小型肺癌に対する治療効果は肺葉切除術と同等で、呼吸機能をより温存できる術式であると考えられます。呼吸機能を温存することによって、術後の息切れや疲れやすさを軽減し、入院期間の短縮や家庭・職場への早期復帰にもつながると想定されます。全国的にも区域切除術の件数は増加しており、当院でも区域切除術を積極的に取り入れ、肺癌手術全体に対する区域切除術の割合は増加しています。
当院では、がんの根治性を担保しつつ、創と肺切除量の2つの面から、より患者さんにやさしい低侵襲な治療を提供できるように心がけています。
厚生労働省の発表している資料『平成22年人口動態統計月報年計(概数)の概況 』を見てみましょう(以下厚生労働省ウエブサイトから抜粋)。
平成22年の死亡数・死亡率(人口10万対)を死因順位別にみると、第1位は悪性新生物で35万3318人、279.6、第2位は心疾患18万9192人、149.7、第3位は脳血管疾患12万3393人、97.6となっている。
主な死因の年次推移をみると、悪性新生物は、一貫して上昇を続け、昭和56年以降死因順位第1位となり、平成22年の全死亡者に占める割合は29.5%となっている。全死亡者のおよそ3人に1人は悪性新生物で死亡したことになる。(図5、図6)
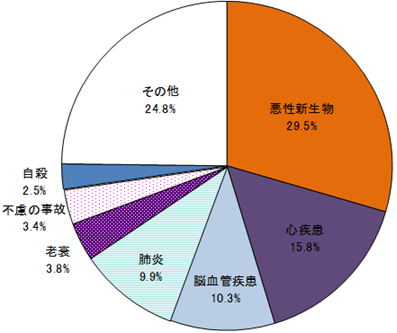
図5 主な死因別死亡数の割合(平成22年)
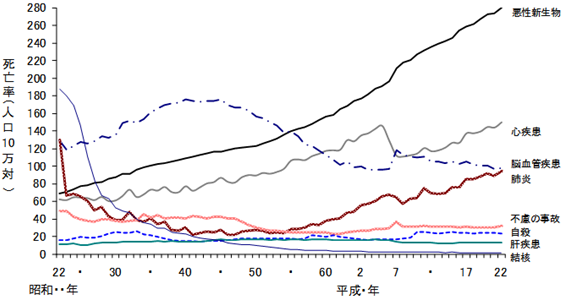
図6 主な死因別にみた死亡率の年次推移
(厚生労働省資料 平成22年人口動態統計月報年計(概数)の概況 より)
悪性新生物について死亡数・死亡率を部位別にみると、男の「肺」は上昇傾向が著しく、平成5年に「胃」を上回って第1位となり、平成22年の死亡数は5万369人、死亡率(人口10万対)は81.8となっている。また、女の「大腸」と「肺」は上昇傾向が続いており、「大腸」は平成15年に「胃」を上回って第1位となり、平成22年の死亡数は2万314人、死亡率(人口10万対)は31.4となっている。(図8)
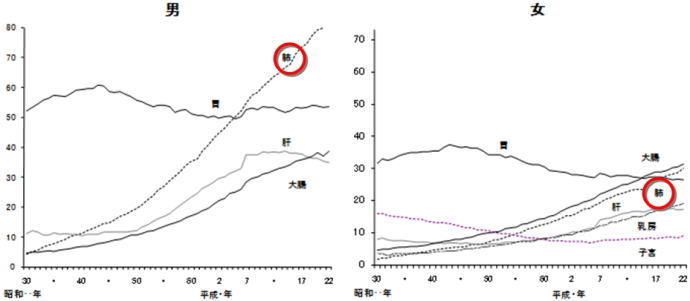
図8 悪性新生物の主な部位別死亡率(人口10万対)の年次推移
(厚生労働省資料 平成22年人口動態統計月報年計(概数)の概況 より)
クリニカルパス
主な疾患、治療に対してクリニカルパスを導入しています。
クリニカルパス(以下パス)は入院中の検査や手術など診療予定のほか、食事、入浴など生活上の注意から退院(目安)まで分かりやすくまとめた診療計画表です。
治療パスとして肺癌、自然気胸を主な対象とした手術のクリニカルパスを運用しています。
クリニカルパス(以下パス)は入院中の検査や手術など診療予定のほか、食事、入浴など生活上の注意から退院(目安)まで分かりやすくまとめた診療計画表です。時間割のようなもので、患者さん用と医療スタッフ用があります。今日は何があるのか、何をしなければならないのか一目でわかるようになっています。入院中から退院後の注意なども記載しています。担当がベテランスタッフでも新人でも、ひとつの不足もなく、また問題点が放置されることの無いよう、患者さんの治療やケアが進められます(標準化)。パス通りに進まないというのはひとつには患者さんに何か問題が起こっている場合があり、医療スタッフは原因を見つけ出し、問題を解決するためにどうしたらよいのか工夫します。
また運用期間を経て、クリニカルパスの無駄を省き、パス通りに進まない要因を洗い出し,必要な準備や対策を追加して、より良いものにしていきます。このようにクリニカルパスとして治療や検査を標準化することで、治療や検査の方法や手順全体をレベルアップすることができます。現在のパスは大小2回の改訂を経てきめ細かいケアと早めの対処ができるパスになったと自負しています。
当科のクリニカルパスはこちらです。
肺切除術パス (PDF 287KB)
生検術パス (PDF 260KB)
かならず定期的な検診を受けてください
『画像診断法の進歩によって小さな肺癌が見つかるようになった。』『手術法の進歩や新しい放射線治療法の開発で、以前より楽な治療を受けられるようになった。』医学の進歩はめざましいものがあります。しかし気をつけてみてみると、進歩の多くが、早い時期に見つかった小さな肺癌に対するものであることに気づきます。
すでに転移していることがわかった肺癌に対しては、抗癌剤が良くなったといっても、平均6ヵ月の余命が8ヵ月に延びただけだったりします。肺癌の『分子標的薬の進歩で予後(予測される生存)が2倍に延長した。』といっても、1年が2年半になった(確かにたいへんな進歩ではありますが)くらいで、治るようになったわけではありません。肺癌患者さんのうち、すでに胸の外へ転移のある患者さんの割合は、約3割です。これは何十年も変わりがありません。癌を治すためには早い時期に見つけるしかありません。症状が出たときにはおおむね進行癌です。早い時期、小さいうちに見つけることが大切です。そのためにはどうすればいいでしょうか。40歳以上の方は、症状が無くても、かならず定期的な検診を受けてくださるようお願いします。
島田市では毎年胸部検診を行っています。旧島田市内の検診では毎年1万人弱の受検者があります。検診フィルムは医師会医師と当院医師が手分けして読影しています。平成22年度検診で異常を疑われ、肺癌で当院で手術を受けられたのは5人でした。何れも小さい肺癌で胸腔鏡手術を行いました。5人のうち、レントゲン写真のみで『これは肺癌に間違いない』とわかった方はひとりもいらっしゃいませんでした。レントゲン検診の読影では、
その年のレントゲンを見る(読影)
- → 異常が疑われるレントゲンをピックアップする
- → 過去の検診のフィルムと見比べる(比較読影)
という手順を取ります。5人の方は比較読影で見つかったか、CT検査を行って異常所見が確認できた方たちで、中にはレントゲンで指摘されたのとは別な部分にCTで肺癌が見つかった方もありました。
小さくてレントゲンだけではわかりにくい肺癌もあります。これらが見つかるきっかけはCT撮影であることが多いようです。たまたま他の病気で撮影したCTや最近はCTで検診をおこなって見つかるというケースが増えています。
当院の検診センターでは平成24年より胸部CT検診を準備しています。検診胸部CTの放射線被曝は通常の検査CTと比べて1/20です。
肺癌と診断されたとします。
- 肺癌で手術を勧められる(手術適応)。これは通常『治る可能性がある。』と考えられるから勧められることです(手術については別ページに記述)。
- 手術で取った肺(切除標本)は詳しく顕微鏡で調べます(病理学)。どんな肺癌で、癌が実際にどこまで進行していたか診断します(病理診断)。大概は術前の診断と一致しますが、術前診断より早期である場合も、不幸にも術前診断より進行していることもあります。一部の複雑な組織型の肺癌では術前とは別な病理診断に分類されることもあります(例:術前診断 腺癌 → 病理診断 腺扁平上皮癌)。実際の診断(病理病期診断)に基づいて、術後に抗癌剤治療(術後補助化学療法)が推奨される場合があります。
- 肺癌の予後(予後とは病気の回復見込み)は一般に他の癌と比べて不良です。手術のあと、経過中に不幸にして再発が起こることもあります。たとえば小さな肺腺癌でも、組織亜型(細分化された病理診断)によっては再発が起こりやすいタイプもあります。
- 肺癌治療のなかで手術はスタートであって、ゴールではありません。
手術後最低5年間は、全身のどこかに再発が起こらないか、しっかり見張っておく必要があります。このため定期的に胸ばかりでなく、全身をカバーする検査を行います。 - 不幸にして再発した場合には、患者さんの病状に応じた治療やケアを行います。
ⅰ. 少数ですが、手術を行うこともあります。脳転移や単発の肺転移の患者さんの中には再度の手術を受けられて治癒したと判断される方もあります。
ⅱ. 腫瘍を攻撃するための抗癌剤治療、放射線治療、分子標的治療。残された時間が限られている場合もあり、基本的に自宅で過ごせるよう、通院治療を目指します。
ⅲ. 対症療法。疼痛その他さまざまな症状を治療、緩和します。症状や状況により、全ては対応できませんが、訪問看護室や緩和ケア内科医師の往診の協力も得ながら、残された大切な時間を自宅で過ごせるように努めます。
※遠方の方はすみません。院内では対応困難なことがあります。可能であればもとのかかりつけの開業医の先生にお願いすることもあります。
通院治療中や在宅治療中、何かありましたら開院時間内(8:30-17:00)は呼吸器外来に連絡してください。時間外は救急センターで対応します。
呼吸器診療は専門性が高く、できるだけ平日早めの時間に、外来にご相談いただくことをお勧めします。夜間や時間外にはできない検査や治療もあります。
診療についてのおねがい
この静岡県中部、志太榛原地区では、以前は4つの病院すべてに呼吸器科がありましたが、この2、3年の間に多くの病院で呼吸器科が診療規模を縮小しています。そのたびに当院では志太榛原地区全体から患者さんを引き受けて診療してきました。気がつくと2年ほどの間に入院患者数は2倍になりました。しかし2012年4月から当院でも呼吸器内科医師の数が減り、志太榛原地区の患者さん全てを引き受けることは難しい状況です。肺癌や自然気胸など、手術につながる疾患の患者さんは初めから呼吸器外科で診療します。まず呼吸器外来にご連絡ください。
文責:呼吸器外科

